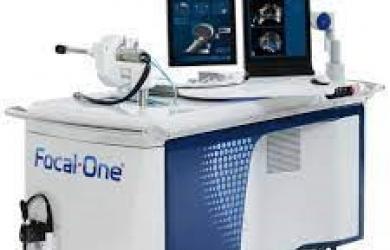
 Depuis une dizaine d’années, les ondes sonores et lumineuses sont venues enrichir l‘arsenal thérapeutique contre de nombreuses maladies et troubles psychiques. Cette tendance s’est accélérée au cours de ces derniers mois et il n’est pas exagéré de dire que cette nouvelles médecine “ondulatoire” ouvre des perspectives scientifiques et médicales insoupçonnées et va venir de plus en plus compléter et enrichir les traitements pharmacologiques classiques dans les années à venir.Depuis juin 2021, l’hôpital Edouard Herriot s’est équipé du Focal One, développé en collaboration entre l’unité de recherche LabTau (INSERM, Lyon 1) et les Hospices Civils de Lyon, et la société EDAP TMS. Il s’agit du premier dispositif au monde qui associe l’imagerie par IRM, l’échographie 3D et les ultrasons focalisés à haute intensité. Ce nouvel outil de haute technologie peut ainsi émettre les ultrasons directement sur la zone de la prostate atteinte par le cancer, en épargnant les tissus sains. Les HCL sont le seul établissement au monde à posséder cet outil pouvant traiter plus efficacement certains cancers de la prostate. Depuis une dizaine d’années, les ondes sonores et lumineuses sont venues enrichir l‘arsenal thérapeutique contre de nombreuses maladies et troubles psychiques. Cette tendance s’est accélérée au cours de ces derniers mois et il n’est pas exagéré de dire que cette nouvelles médecine “ondulatoire” ouvre des perspectives scientifiques et médicales insoupçonnées et va venir de plus en plus compléter et enrichir les traitements pharmacologiques classiques dans les années à venir.Depuis juin 2021, l’hôpital Edouard Herriot s’est équipé du Focal One, développé en collaboration entre l’unité de recherche LabTau (INSERM, Lyon 1) et les Hospices Civils de Lyon, et la société EDAP TMS. Il s’agit du premier dispositif au monde qui associe l’imagerie par IRM, l’échographie 3D et les ultrasons focalisés à haute intensité. Ce nouvel outil de haute technologie peut ainsi émettre les ultrasons directement sur la zone de la prostate atteinte par le cancer, en épargnant les tissus sains. Les HCL sont le seul établissement au monde à posséder cet outil pouvant traiter plus efficacement certains cancers de la prostate.
Le Focal One repose sur l’utilisation d’ultrasons extrêmement ciblés émis par une sonde endorectale et focalisés sur la région de la prostate à traiter. Le faisceau d’ultrasons utilisé produit une chaleur intense (entre 80 et 100°C) qui entraîne la destruction instantanée et définitive du tissu à l’intérieur de la zone ciblée. Avant d’être traité, chaque patient passe une IRM qui permet de cartographier de manière précise les zones suspectes de la prostate. Ces images sont chargées dans la machine Focal One. Au cours de l’intervention, la sonde de traitement introduite dans le rectum permet à son tour l’acquisition d’une image échographique 3D de la prostate. Un logiciel informatique va alors opérer la fusion de l’image échographique et de l’image de l’IRM, dans le volume 3D de la prostate, afin de procéder à un repérage précis de la tumeur.
Une des grandes avancées permises avec le Focal One, c’est la possibilité pour le chirurgien de contrôler la zone traitée en temps réel et d’ajuster le traitement au cours de la même intervention : « Un échographie de contraste réalisée en peropératoire permet de visualiser la zone traitée, et au cas où la tumeur n’aurait pas été totalement détruite, de compléter le traitement, au cours de la même intervention », souligne Sébastien Crouzet, chirurgien urologue à l’hôpital Edouard Herriot (HCL). Il est également possible pour les chirurgiens de moduler en temps réel la puissance des faisceaux ultrasonores, ce qui évite au patient une éventuelle seconde intervention. Dernier avantage, ce traitement, contrairement à la radiothérapie, peut donc être répété, si nécessaire, autant de fois qu’il le faut sur un malade.
Une autre étude, publiée en mars 2022, a montré que cette thérapie par faisceaux focalisés d’ultrasons était également envisageable chez certains patients souffrant d’un cancer du foie. De manière très encourageante, ces recherches sur l’animal ont montré qu’une ablation partielle des tumeurs du foie (de 50 % à 75 %) permettait de provoquer une régression totale de la tumeur dans 81 % des cas, sans rechute et sans survenue de métastases. Les ultrasons détruisent une partie des cellules cancéreuses et stimulent le système immunitaire qui va ainsi pouvoir prévenir, par ses propres ressources, les rechutes et les métastases. Ces travaux ont montré que tous les rats non traités ont subi une progression de la tumeur. Alors que la survie des rats traités était bien supérieure à celle des rats non traités (Voir MDPI). Cette technique non invasive présente en outre le grand avantage de limiter drastiquement les risques liés à la chirurgie et à l’anesthésie. Selon cette étude, elle pourrait également être étendue au traitement d’autres types de cancers.
Il y a un an, une étude menée à l’Hôpital de la Pitié-Salpêtrière (AP-HP) a montré l’efficacité d’une nouvelle approche thérapeutique, utilisant les ultrasons, baptisée Sonocloud, pour traiter les formes légères de maladie d’Alzheimer. Cette technique permet non seulement l’ouverture temporaire de la barrière hémato-encéphalique, mais provoque également une diminution des plaques amyloïdes, ce qui confirme son potentiel thérapeutique. Cette technologie, qui utilise les ultrasons de faible intensité (Low-Intensity Pulsed Ultrasound – LIPU) a été expérimentée sur neuf patients, dans cette étude qui a été menée à l’Hôpital de la Pitié-Salpêtrière (AP-HP) par le Professeur Alexandre Carpentier et le Docteur Stéphane Epelbaum. Ces malades, atteints d’une forme modérée de maladie d’Alzheimer, ont bénéficié d’une implantation du SonoCloud, ce qui a permis de cibler le gyrus supramarginal gauche pendant trois mois et demi, à raison de 7 sessions d’ultrasons d’environ dix minutes, deux fois par mois. Grâce à des contrôles réguliers par imagerie TEP, les scientifiques ont pu constater, outre l’innocuité du procédé, une diminution visible de la présence de protéines amyloïdes sur la majorité des patients.
Evoquons également une vaste étude publiée en février dernier (Voir JAMA Network), réalisée par des chercheurs du Centre d’Excellence en Hypertension Artérielle de l’hôpital européen Georges-Pompidou AP-HP, d’Université Paris Cité, de l’Inserm et de l’hôpital Presbytérien de New-York, coordonnées par le Professeur Michel Azizi. Ces recherches ont montré le bénéfice de la dénervation rénale endovasculaire par ultrasons chez les patients atteints d’hypertension artérielle. Cette étude a notamment présenté un nouveau dispositif capable de réduire systématiquement la pression artérielle ambulatoire diurne de 8,5 points en moyenne chez les sujets souffrant d’hypertension. L’étude a porté sur plus de 500 patients d’âge moyen, présentant différentes formes d’hypertension. Le résultat est sans appel : grâce au traitement par ultrasons, le pourcentage de patients ayant atteint leur pression artérielle diurne cible (moins de 135/85 mmHg) a doublé… « Le résultat était presque identique dans les différents groupes d’étude, ce qui montre que notre dispositif peut abaisser la tension artérielle chez un large éventail de patients », déclare Ajay Kirtane, professeur de médecine à l’Université Columbia, qui a mené l’étude. Autre avantage de cette technique, elle est bien tolérée par les patients. Le Professeur Kirtane souligne en outre que des améliorations de la pression artérielle ont été observées seulement un mois après la procédure. Cette nouvelle thérapie pourrait donc être envisagée en association d’un traitement médicamenteux et de changements de mode de vie, pour mieux traiter les patients souffrant d’hypertension réfractaire.
En Allemagne, des chercheurs de l’Institut Max Planck (Université de Heidelberg) travaillent à développer de nouvelles techniques d’impression 3D pour produire des structures cellulaires à partir d’une bio-encre, et obtenir ainsi différents types de tissus, de la peau et des organes. Ces scientifiques ont mis au point une nouvelle technologie pour assembler la matière en 3D à l’aide du son, en utilisant plusieurs hologrammes acoustiques pour modéliser des objets en trois dimensions (Voir Science Advances).
Selon une étude de Research and Markets, le marché de la bio-impression 3D atteindra 5 milliards d’euros d’ici 2030. Cette expansion est due en partie au nombre croissant de maladies chroniques dans le monde, qui nécessitent des solutions innovantes. Si l’on se concentre sur l’Allemagne, où la recherche a été menée, plus de 9000 personnes attendent chaque année un don d’organe. Cependant, en 2020, seuls 900 donneurs d’organes ont pu être identifiés dans tout le pays. Cette situation dans laquelle la demande est dix fois plus forte que l’offre n’est plus tenable, c’est pourquoi il est urgent de développer de nouvelles technologies pour surmonter ce verrou. Parmi les voies explorées, celle de la bio-impression est prometteuse, surtout grâce à cette nouvelle approche allemande qui combine le son et l’impression 3D.
Comme le souligne Kai Melde, premier auteur de l’étude, « La nouvelle technologie permet d’assembler des microparticules en un objet tridimensionnel à l’aide d’ultrasons façonnés. Cette approche pourrait révolutionner la bio-impression, car les cellules qui y sont utilisées sont particulièrement sensibles à l’environnement pendant le processus ». Avec cette technique par ultrasons, les cellules peuvent être travaillées avec soin et en même temps en profondeur, sans pour autant les endommager,
Il y a quelques jours, des chercheurs américains de l’école de médecine de l’Université du Maryland (États-Unis) ont présenté une étude, également très prometteuse, concernant le potentiel des ultrasons dans le traitement de certaines maladies de Parkinson. Ils ont recruté 94 patients atteints par cette maladie neurodégénérative, puis ont procédé à un essai en double aveugle : le premier groupe a suivi une procédure utilisant des ultrasons focalisés au niveau d’une région ciblée d’un côté du cerveau, et le second s’est vu proposer une procédure fictive (Voir NEJM).
Le faisceau focalisé d’ultrasons a été dirigé à travers le crâne vers le globus pallidus, une région qui participe au contrôle des mouvements volontaires. En s’appuyant sur une carte de température de la zone à traiter, fournie par l’imagerie IRM, ces chercheurs ont pu localiser précisément la cible, afin de lui appliquer une température suffisamment élevée pour la détruire. A l’issue de cet essai clinique, 70 % des patients du groupe traité par ultrasons focalisés ont répondu positivement à ce traitement après trois mois de suivi, contre seulement un tiers des participants du groupe-témoin. Fait encore plus remarquable, les deux tiers des participants du premier groupe ont continué à avoir une réponse positive plus d’un an après la fin du traitement. « Ces résultats sont très prometteurs et offrent aux patients atteints de la maladie de Parkinson une nouvelle forme de thérapie pour gérer leurs symptômes. En outre, cette technique ne nécessite pas d’incision, ce qui élimine les risques d’infection ou d’hémorragie cérébrale », souligne Howard Eisenberg, Professeur de neurochirurgie à l’Université du Maryland.
A côté de ces thérapies ultrasoniques, une autre approche, reposant cette fois sur la lumière, est, elle aussi, en train d’ouvrir d’immenses champs thérapeutiques nouveaux. Il s’agit de l’optogénétique, née il y a une quinzaine d’années, qui consiste à rendre sensible et contrôlables par la lumière certaines protéines. Il y a quelques jours, une équipe de recherche de l’Institut Valrose de Nice (CNRS-Inserm, Université de Nice) a annoncé une avancée majeure, saluée par la communauté scientifique internationale, concernant le traitement de la douleur grâce à l’optogénétique.
Il faut rappeler que les douleurs chroniques sont un véritable fléau humain et médical qui touchent environ 20 millions de Français, soit environ 30 % de la population adulte. Et sur ce nombre, les deux tiers ne bénéficient pas d’un traitement approprié et voient leur qualité de vie gravement altérée. Dans un tel contexte, on comprend mieux à quel point il est urgent de mieux comprendre les nombreux mécanismes impliqués dans la douleur et de développer de nouveaux analgésiques plus efficaces et comportant moins d’effets secondaires que les principaux médicaments antalgiques actuels. Mais l’un des problèmes majeurs que rencontrent les chercheurs qui travaillent sur la douleur, est l’absence d’outils fiables et précis pour provoquer des douleurs parfaitement contrôlées dans le temps et l’espace.
Pour surmonter ce défi scientifique, ces chercheurs ont mis au point une méthode d’optopharmacologie qui permet de contrôler avec une grande précision spatiotemporelle l’excitabilité des neurones impliqués dans la douleur chez l’animal. Cette nouvelle approche utilise des impulsions de lumière dans le spectre ultraviolet (UV). En contrôlant ces neurones, il devient possible de contrôler le comportement douloureux de façon réversible chez la plupart des mammifères (Voir Nature Communications). Pour réaliser un tel exploit, ces scientifiques ont conçu un composé chimique, LAKI, qui est inactif en lumière ambiante, mais peut être activé à la demande par une exposition aux UV, de manière instantanée, réversible et reproduct ible.
Cette nouvelle méthode ouvre de très nombreuses perspectives de recherche. Elle permet notamment d’envisager l’étude des voies de la douleur chez la souris, en réduisant au strict minimum les signaux douloureux induits. Grâce à ce composé LAKI, il devient également possible d’étudier bien plus vite de nouvelles molécules analgésiques sans recourir à la chirurgie ou la génétique. Ces chercheurs ont également découvert qu’une forme activée par les UV de LAKI agissait sur les protéines membranaires TREK1, TREK2 et TRESK, responsables des flux d’ions potassium dans les cellules. Cette découverte ouvre une voie tout à fait nouvelle de recherche pour comprendre les voies de signalisation contrôlées par TREK1, TREK2 et TRESK et élucider leur rôle dans les mécanismes de la douleur.
Autre exemple de l’immense potentiel de l’optogénétique, il y a deux ans, une équipe internationale dirigée par les professeurs José-Alain Sahel et Botond Roska, et associant l’Institut de la Vision (Sorbonne Université/Inserm/CNRS), l’hôpital d’ophtalmologie des Quinze-Vingts, a réussi, grâce à cette nouvelle approche, une première mondiale, en restaurant partiellement la vision chez un patient aveugle atteint de rétinopathie pigmentaire à un stade avancé.
Pour réussir cet exploit et restaurer en partie la sensibilité à la lumière de ce patient aveugle, ces chercheurs ont en recours aux méthodes de thérapie génique pour exprimer des channelrhodopsines –protéines sensibles à la lumière – dans les cellules ganglionnaires de la rétine. Ils ont introduit le gène codant pour une channelrhodopsine appelée ChrimsonR, qui détecte la lumière ambrée, plus sûre pour les cellules rétiniennes que la lumière bleue habituellement utilisée. Ces scientifiques ont également conçu des lunettes équipées d’une caméra, qui permettent de produire des images visuelles projetées en images de couleur ambre sur la rétine. Sept mois plus tard, le patient a commencé à constater des signes très nets d’amélioration visuelle. Les résultats des tests montrent qu’avec l’aide des lunettes, il peut désormais localiser, compter et toucher des objets.
Il y a un an, une étude de l’Université de Pennsylvanie a confirmé l’ampleur des perspectives thérapeutiques offertes par l’optogénétique, qui consiste à insérer de l’ADN dans une cellule cérébrale qui code pour une protéine photosensible afin de pouvoir activer ensuite la cellule par la lumière, dans le traitement non pharmacologique des pathologies psychiatriques et neurologiques (Voir Oxford Academic).
Il faut également évoquer les passionnantes recherches américaines, dirigées par le Professeur Susumu Tonegawa, professeur au MIT et Nobel de Médecine en 1987, qui montrent qu’il est possible, de réactiver la mémoire perdue de rongeurs grâce à la lumière ! (Voir Science). Selon cet éminent scientifique, ces travaux montrent que, dans certaines formes d’amnésie, la mémoire du passé n’a pas été effacée, mais est simplement inaccessible et peut être restaurée par des outils d’optogénétique.
Enfin, des scientifiques de l’Institut Paul Scherrer PSI ont utilisé le laser suisse à rayons X à électrons libres SwissFEL et la source de lumière SLS pour faire progresser la photopharmacologie, une discipline qui développe des substances actives qui peuvent être spécifiquement activées ou désactivées à l’aide de la lumière. Ce nouveau type de médicament est muni d’un photocommutateur moléculaire qui permet d’activer la molécule thérapeutique par une impulsion lumineuse, uniquement lorsque cette dernière a atteint la région du corps où elle doit agir. Ce processus est en outre réversible : une fois que ce photo-médicament a produit l’effet désiré, il suffit d’une autre impulsion lumineuse pour le désactiver. Cette nouvelle technique ouvre donc la voie à une véritable chirurgie pharmacologique moléculaire, susceptible de limiter sensiblement les effets secondaires, mais aussi de réduire l’apparition de phénomènes de résistance aux médicaments, qu’il s’agisse d’antibiotiques ou d’anticancéreux.
Dans leur étude, les scientifiques ont utilisé la molécule active combrétastatine A-4, qui est actuellement testée dans des essais cliniques en tant que médicament anticancéreux. La combrétastatine A-4, déstabilise les microtubules cellulaires, et peut, par ce mécanisme, freiner ou stopper la division incontrôlée des cellules cancéreuses.
Ce potentiel scientifique et thérapeutique surprenant, mais considérable, des ondes sonores et lumineuses a été trop longtemps ignoré et commence seulement à être exploré. Il ne fait nul doute que ces nouveaux outils utilisant des ondes sonores ou lumineuses, en raison de leur précision, de leur polyvalence, de leur réversibilité et de leur innocuité, sont appelés à révolutionner dans un proche avenir à la fois les outils de recherche en biologie et les traitements de nombreuses maladies graves, allant du cancer aux maladies neurodégénératives, en passant par la dépression et les troubles psychiatriques…
René TRÉGOUËT
Sénateur honoraire
Fondateur du Groupe de Prospective du Sénat
|

